腓骨肌皮瓣修复下颌骨节段性缺损术前有限元分析
摘 要:
目的 :利用有限元分析方法 ,探讨血管化腓骨肌皮瓣修复重建下颌骨大范围节段性缺损术后下颌骨偏移的生物力学原因;并通过术后随访,验证分析其有效性,以获得一种能在术前对手术方案设计提供参考的研究方法。方法:选择20例采用血管化腓骨肌皮瓣修复重建下颌骨肿瘤术后缺损的病例,其中10例采用传统手术方式,另10例采用改良数字化导板技术。对比分析2组患者术前、术后患侧关节间隙变化;再基于改良数字化术前三维手术方案,建立下颌骨重建术后的三维有限元分析模型,分析应变趋势;最后通过比较患者术前与术后6个月的锥形束CT(CBCT)数据,分析下颌骨偏移趋势。采用GraphPad Prism 8软件包对数据进行统计学分析。结果:2组患者手术前、后健侧关节间隙变化值无显著差异,而与传统手术组病例相比,改良数字化技术组手术前、后患侧关节间隙变化值显著减小(P<0.05)。采用改良数字化技术设计的病例术前治疗方案,成功建立有限元分析模型,分析得出患侧(右侧)髁突在横断位上发生顺时针方向的旋转运动、在冠状位上髁突向内旋转、在矢状位上向后旋转,冠突向外向下移位。对比该患者术前与术后6个月的CBCT影像,下颌骨偏移趋势与术前进行的有限元分析结果吻合。结论:有限元分析对采用改良数字化导板技术进行血管化腓骨瓣修复重建下颌骨缺损的病例,能定性分析下颌骨缺损重建术后颌骨偏移情况,并于术前对手术方案设计提供参考。
关键词:下颌骨;腓骨肌皮瓣;数字化外科;有限元分析;
恶性肿瘤、严重创伤、感染及放射性骨髓炎等疾病常导致不同程度的下颌骨缺损,对患者颌面外形、语音、咀嚼等功能造成严重影响。对于下颌骨大范围节段性缺损,现临床上已开展多种修复重建方法,如游离或血管化髂骨、肋骨游离移植,单纯重建钛板或个性化假体修复,血管化腓骨移植修复等。1989年,Hidalgo首次将血管化腓骨组织瓣应用于颌面部骨性缺损的修复重建,因其骨量充足、可修复范围大,血供可靠、易成活,骨强度高、能承受咬力大,易于同期或二期种植修复,有稳定的穿支皮岛,易于修复软组织缺损等优点,能满足下颌骨节段性缺损对软、硬组织修复的要求,逐渐成为临床上颌面部骨性缺损,特别是下颌骨大范围节段性缺损修复重建的重要方式。
计算机辅助外科设计及3D打印制造技术的发展,使得我们可以对下颌骨缺损修复重建的精确性提出更高要求。相比传统的经验模式,通过术前设计打印重建模型、预弯钛板、标记钛板孔洞位置的病灶截骨导板与腓骨塑形导板,术中能明显缩短腓骨塑形及修复重建所需时间,大大提高手术的精确性。临床工作中发现,对于缺损范围较大的患者,下颌骨重建后颌骨位置与术前设计常存在一些差异,以患侧髁突为研究对象,以术前颌骨形态为参照,该差异存在一定的规律性。为探讨这一变化的原因,为术前手术方案设计提供参考,我们需要采用一种无创、高效、实用且无伦理问题的体外研究方法。
有限元应力分析方法自1973年被首先用于口腔生物力学研究,因其实用、有效、方便且无创的优点,现已成为口腔生物力学研究的重要方法。本研究采用有限元应力分析法对下颌骨缺损范围较大(前至颏孔前、后达下颌孔后方)采用血管化腓骨肌皮瓣进行修复重建的患者术前设计方案进行有限元法分析,以探讨下颌骨节段性缺损应用血管化腓骨组织瓣重建术后的应力分布和颌骨偏移规律,并结合患者的随访锥形束CT(CBCT)数据进行对比验证,旨在为术前手术方案设计提供参考。
1 材料与方法
1.1 研究对象
选择南京医科大学附属口腔医院2017—2019年收治的20例采用游离血管化腓骨肌皮瓣修复重建下颌骨肿瘤术后缺损的患者作为研究对象。纳入标准:(1)患者健侧余留牙≥5颗;(2)具有稳定的上、下颌咬合关系;(3)未进行同期种植修复。其中,10例采用传统手术方法进行下颌骨缺损修复重建,另外10例采用改良数字化导板技术进行下颌骨节段性切除后腓骨修复重建。改良数字化导板组中,中央性颌骨鳞癌2例,下颌骨放射性骨髓炎1例,牙龈鳞癌2例,下颌骨成釉细胞瘤5例;传统组中,下颌骨骨肉瘤2例,下颌骨牙源性恶性肿瘤1例,下颌骨成釉细胞瘤3例,下颌骨角化囊肿1例,下颌骨中央性颌骨癌2例,颊鳞癌1例。
1.2 头颅CBCT断层图像数据采集
扫描参数:球管电压83 k V,电流4~7 m A,扫描时间15 s,重建时间2.6 min,分辨率0.15~0.3 mm,曝光容量16 cm×16 cm×16 cm,结果以DICOM格式保存。
1.3 术前数字化手术设计
将CBCT图像数据导入Pro Plan CMF 3.0中进行三维重建,在至少2名高年资医师辅助下确定截骨安全距离(恶性肿瘤至少于病灶外缘1.5 cm以上)。依据双侧髁突及冠突位置,确定中线平面将健侧下颌骨镜像至患侧后,导入下肢CTA影像数据重建的腓骨Stl文件,进行模拟修复重建,最大程度恢复下颌骨各参考点及其外形。在重建后的下颌骨模型上,添加连接体,利用3D打印机将该模型打印为实体树脂模型。术前依据实体树脂模型,对钛板进行预弯制。在树脂模型上钻孔,标记各钛板孔位。
利用三维扫描仪(3shape)扫描重建后的下颌骨树脂模型及口内牙列模型,获得包含钛板孔位信息的下颌骨及下牙列扫描文件,转换为常用设计文件Stl格式,然后将其连同下颌骨重建模型、腓骨三维模型导入Materialise Magics 22.0软件,设计手术导板;然后利用3D打印技术制备手术导板。彻底清洗,碘伏浸泡30 min,低温消毒,生物检测通过后备用(图1)。

1.4 手术过程
术中切开、翻瓣、暴露下颌骨,将包含下颌骨健侧近截骨线2颗下颌牙唇颊面形态的截骨导板固定于下颌骨,并按截骨导板标记的钛板孔洞位置钻孔,旋入至少2颗钛钉。固定截骨导板,参考切割槽,用来复骨锯行精确下颌骨截骨术;然后拆除截骨导板,止血后送检切缘,本组确诊切缘阴性,病灶于安全范围内被完整切除。术中同时制备血管化腓骨肌皮瓣,离断血管蒂前,将塑形导板固定于腓骨段上,按导板标记的钛板孔洞位置钻孔。每段腓骨旋入至少2颗钛钉,固定截骨导板,按截骨槽方向和位置,用超声骨刀将腓骨截为数段。拆除腓骨塑形导板后,按设计将腓骨段定位到已嵌入预弯钛板的塑形导板中(图2),直接按已有的孔洞植入钛钉,固定于计划的钛钉位置。待病灶切除术组完成受区血管制备后,离断腓骨供区血管蒂,将固定于术前预弯的钛板中的腓骨瓣交另一手术组,关闭供区术创。吻合血管后,将腓骨瓣平滑地放入下颌骨缺损区,在颌骨已有的孔洞中直接植入钛钉,固定骨瓣,验证上、下颌咬合情况后固定,最后关闭术创。
1.5 随访
术后1周、6个月分别采集患者头颅体层图像数据。依据双侧外耳道最高点与双侧眶下缘最低点确定眶耳平面,并以此平面对CT图像进行水平方向校准。取水平面上髁突最高显像点作为髁突最高点,取关节窝空隙最后显像点作为关节窝高点,测量两点间距离,作为关节间隙。分别比较2组患者术前与术后健、患侧关节间隙变化。

1.6 下颌骨修复重建方案的有限元分析
1.6.1 研究对象选择
选择改良数字化导板组中1例患者作为研究对象,该患者下颌骨缺损范围前起42牙槽窝,后至同侧下颌孔后方。采用该患者术前Pro Plan CMF 3.0中导出的下颌骨重建设计模型进行分析,以Stl格式导入3-matic Research 13.0软件中,完成下颌骨模型修复,降噪。
1.6.2 装配体构建
为简化计算,将下牙列模型简化,与下颌骨体部合并为一体,通过材料属性不同加以区分。沿下颌骨及腓骨段外侧设计模拟钛板的固定位置及具有特征性的数颗钛钉位置,然后在3-matic Research 13.0软件中将其构建成一个装配体。
1.6.3有限元网格划分
在3-matic Research 13.0软件中完成装配体各组分的面网格及体网格划分,以及边界条件与载荷作用面划分(载荷作用面即各咀嚼肌在下颌骨上的附着点,参考图3)。先设置最大底边长为1 mm,目标三角面片边长1 mm,进行面网格划分;然后设置最大边长1 mm,4节点的四面体进行体网格划分。

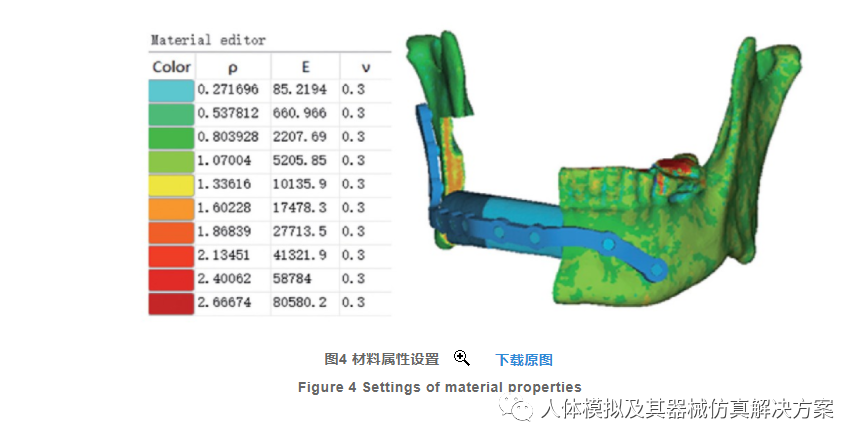
1.6.4 材料赋值
假设各单元内为均一、各向同性材料。钛板及钛钉各部分均一性较高,故采用统一赋值,设置其杨氏模量为110 GPa,泊松比为0.33。因腓骨为管状骨,影像上骨皮质与骨髓腔易于区分,故也采用统一赋值法。参考文献报道,设置腓骨段材料属性为杨氏模量7300 MPa,泊松比0.3。因下颌骨为不规则骨,骨松质与骨皮质间力学差异明显,影像资料上不易划分、明确边界。Carter-Hayes和Zannoni依据骨组织的CT值(Hounsfield)与骨密度间的线性关系,得出骨组织的表观密度与弹性模量间的经验公式:ρapp(x,y,z)=ρ1+(ρ1-ρ2)/(Hu1-Hu2)[Hu(x,y,z)-Hu1];密度与弹性模量的关系为:E=kρ3app,k=4 249 Gpa(g/cm3)。取水的CT值和表观密度为1 000 Hu、1 g/cm3,取下颌骨皮质骨的平均CT值和表观密度为1 840 Hu、1.73g/cm3。将划分好面网格与体网格的模型导入Mimics Research 21.0软件中,以此设置材料属性,如图4。皮质骨区杨氏模量为10136.9~17478.3 Mpa,由此可见,材料属性设置与文献报道接近,验证此公式可信。
1.6.5 装配与约束加载
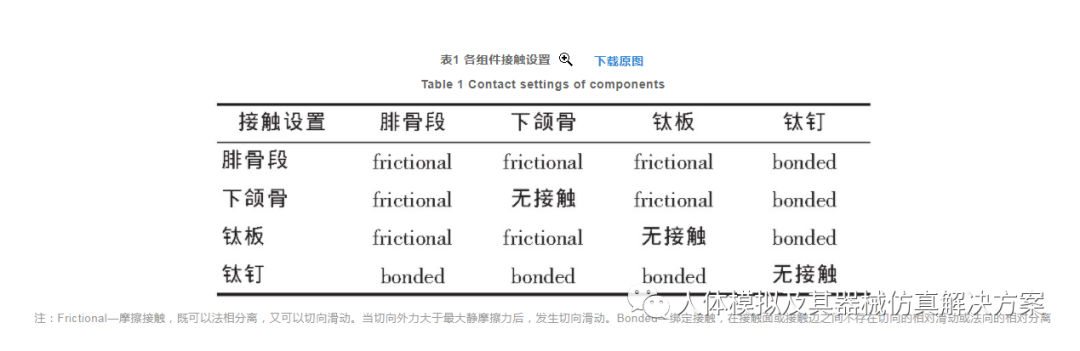
将划分好载荷作用面的模型各组分自3-Matic中导出为cdb格式,导入Ansys Workbench 19.2软件中。分析前需对各组分进行非流行装配,各组分需对接触面属性进行设置,以模拟腓骨修复下颌骨缺损后的应力分布及应变。假设各个骨段断面间未形成有效的骨性连接,将各接触面设置如表1所示。
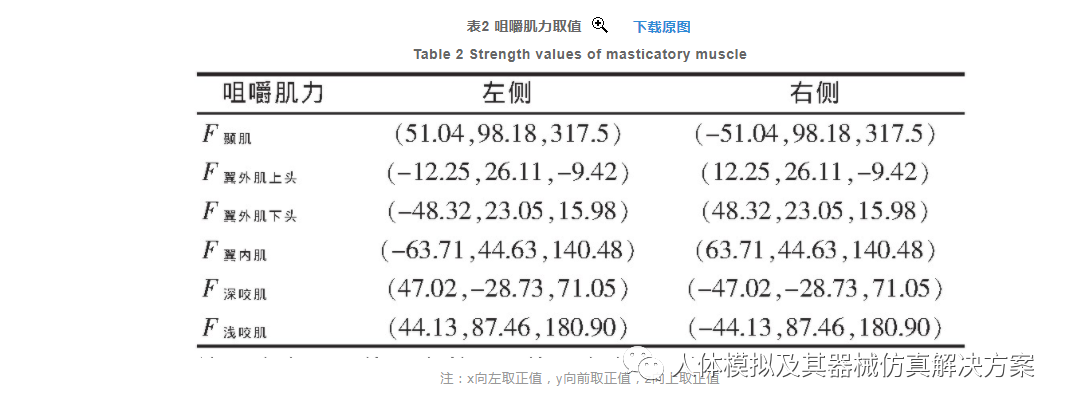
对模型进行有限元分析前,需对各个咀嚼肌的肌力和方向等参数进行设置。有限元分析中,力为三维矢量,可作用于一个点,也可作用于某个面。参考胡凯等利用CT及MRI技术分析咀嚼肌截面积,模拟咀嚼肌肌力大小及方向所得出的结果,定义咀嚼肌力F为三位矢量F咀嚼肌力(x,y,z)=(i,j,k),取值如表2。当上、下牙咬合时,主要为颞肌、翼外肌下头、翼内肌、深浅咬肌收缩。将表2左侧各肌肉肌力进行矢量求和可得:F左合力=∑F左咀嚼肌(30.16,224.59,725.91),转化为标量约为760.4 N。
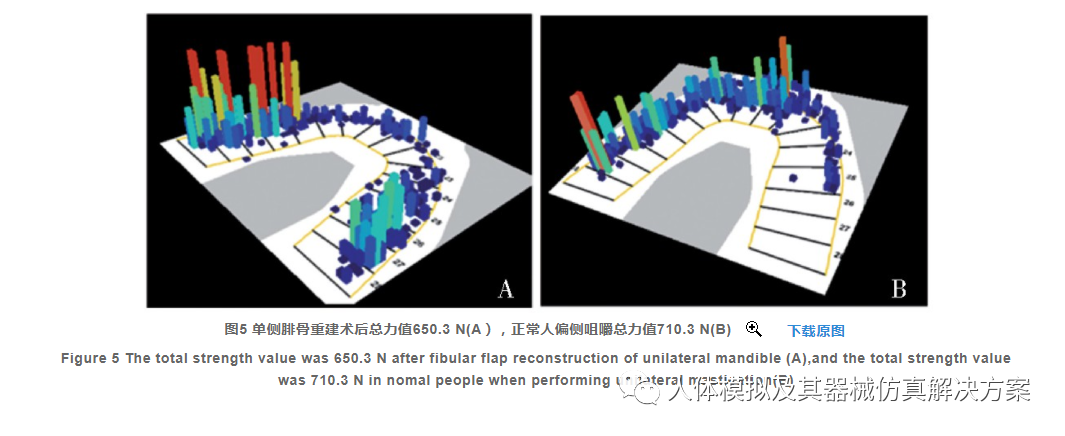
用咬合力分析仪(Tee Tester by I-Motion)分别测量正常人侧方咬合力与本例患者术后6个月单侧咬合力,对咬合力大小可信度进行验证,结果如图5。单侧咬合力大小与咀嚼肌合力大小近似,上述肌力设置可信。本例患侧咬肌、翼内肌已切除,取患侧余留咀嚼肌肌力为最大值一半,限制双侧髁突Y轴与Z轴方向的转动,以及Z轴正方向的移动。
1.7 统计学分析
采用Graph Pad Prism 8软件包对数据进行统计学分析,P<0.05为差异有显著性。
2 结果
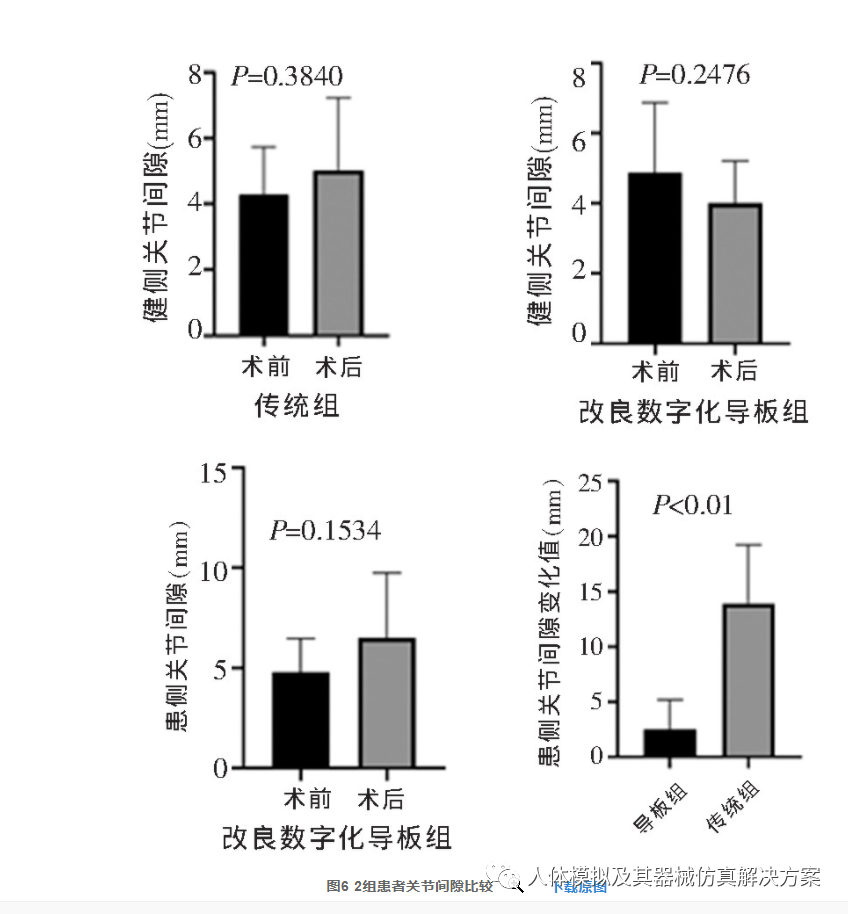
基于患者术前及术后6个月CBCT影像数据,对手术前、后健、患侧关节间隙变化的差异进行统计学分析,结果见图6。2组患者术前与术后健侧关节间隙均无显著差异(P>0.05),而改良数字化导板组术后患侧关节间隙变化值[(1.04±1.10)mm]显著小于传统组[(8.03±7.16)mm,P<0.01];改良数字化导板组患侧术前与术后颞下颌间隙变化无显著差异(P>0.05),说明改良数字化导板技术能显著提高手术修复重建的精度。
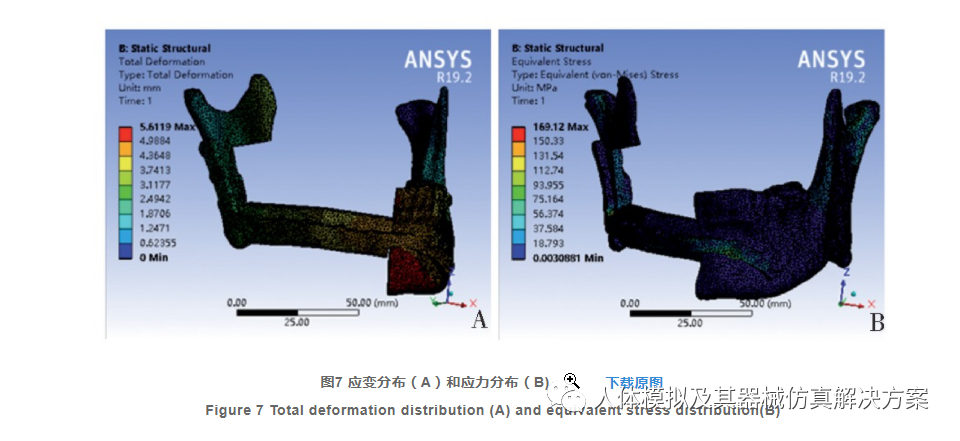
通过有限元分析方法,将重建模型划分为有限个四面体单元。假设各单元内为均一的各向同性材料,然后参考已有的研究资料并验证,施加适当的约束条件及载荷,模拟腓骨修复重建下颌骨缺损后的应变及应力分布。图7A所示为患侧(右侧)髁突在横断位上顺时针方向的旋转运动。在冠状位上髁突向内旋转;在矢状位上向后旋转,冠突向外向下移位。等效应力(von-Mises)分布如图7B:健侧下颌应力主要集中于下颌骨外斜线(40.26 MPa)及髁突颈部前、后缘(108.87和80.35 MPa);患侧下颌骨应力主要集中于下颌切迹最低点(89.37 MPa),钛板上应力主要集中于健侧近缺损处第一颗钛钉处(110.68MPa)及下颌角转折处(166.23 MPa),均在钛板弹性应变承受范围内。
通过拟合对比该患者术前设计方案与术后半年CBCT(图8),可以看出髁突移位变化主要表现为:在横断位上内极向前、外极向后的旋转运动;在冠状位上髁突向内旋转;在矢状位上髁突向后旋转;同时,髁突向前、内、下移位。

3 讨论
由于下颌骨是颌面部左右联动的不规则骨,在颌骨节段性缺损修复术中缺乏有效客观参考的情况下使用腓骨肌瓣进行重建时,要获得良好的外形并精确重建下颌骨重要参考点具有较大难度。早期口腔颌面外科的数字化技术应用局限于数字化模型作为手术参考,术中指导作用差、精确性低、经验依赖性高。手术导板的应用,提供了术中截骨与塑形的参考,但仍未解决术中精确定位的问题。刘杭飞等提出的改良数字化导板技术,应用定位螺孔与塑形导板方法,提高了术中定位的精度。本研究中,术前利用计算机进行CT影像数据的三维重建,规划虚拟手术方案,利用3D打印技术完成下颌骨重建模型制作,依据此模型对钛板进行预弯制,并于术前对术中钛板各孔洞位置在导板上进行标记,然后通过三维表面扫描技术获得钛板孔洞位于重建模型上的三维位置数据,依此设计病灶截骨导板及腓骨塑形导板。相比刘杭飞等提出的改良数字化导板技术,术前定位钛钉位置时仅扫描颌骨模型,降低了扫描精度不足对钛钉位置的影响,同时简化了设计步骤。另外,利用余留牙颊面形态设计截骨导板,提高了术中定位精度。基于患者CBCT影像进行个性化设计,本研究数字化技术组病例手术中均应用此种改良数字化导板技术,术中预标记的钛钉位置与钛板具有较好的匹配,且获得令人满意的上、下颌余留牙咬合关系。术后1周复查CBCT,所有病例钛板均在位,钛钉固位良好。术后6个月随访,进行功能评价并复查CBCT。传统组为回顾性收集患者的术前、术后临床及影像学资料进行分析,通过比较2组患者术前与术后健侧颞下颌关节间隙变化,排除测量偏倚和术后颌骨整体移位可能。结果表明,改良数字化导板组病例患侧颞下颌关节间隙术前与术后差值显著小于传统组。因此,相比传统手术方法,利用改良数字化导板技术可明显提高手术精度,精确实现术前设计的手术方案。
对于采用腓骨瓣修复重建下颌骨大范围节段性缺损的患者,分析其术后下颌骨应力及应变时,直接采用术后影像资料似乎更加可靠。然而,一方面因为受植入钛板、钛钉的影响,获得高质量术后三维有限元模型具有较大难度;另一方面,在临床工作中,采用传统手术方法无法在术前直接对患者的术后情况进行评估,也无法对手术方案设计提供参考。数字化导板技术的应用,使手术精度提高。术前对患者的手术方案进行有限元分析,具有一定的临床价值。
本研究基于临床回顾分析发现,下颌骨节段性缺损患者腓骨重建术后患侧髁突较术前存在一定偏移且有一定规律。基于患者术前CBCT影像及重建手术方案建立有限元分析三维模型,依据CT值进行材料属性配置,具有模型相似性高,材料力学特性分配更合理的优点。由于下颌骨是具有活性的骨组织,是动态变化的材料,具有连续生成和吸收的能力,因此简单地通过有限元分析方法并不能直接通过应变来反映下颌骨术后的位移变化,但有限元分析得出的应变趋势与骨组织的形成和吸收相关。本研究表明,利用有限元分析方法研究术前三维模型加载咬合力与咀嚼肌力后应力分布与应变情况,可以看出术前有限元法分析定性地预测了术后颌骨偏移的趋势。由此可见,有限元法应用于术前手术方案分析是有效的,未发现明显不可接受的应力集中情况。有限元分析方法可为下颌骨修复重建的临床手术方案设计提供手术前矫正方案(如颌骨可能发生的术后偏移),避免明显的应力集中,但患者术后颌骨受力及应力分布受咀嚼肌、舌体运动、面颊部软组织、术后局部肿胀等多种因素影响;且在下颌骨运动过程中,咬合力作用于颌骨及修复体的方向、作用点均发生变化。本研究仅加载4对咀嚼肌肌力及咬合力,采用有限元方法分析具有一定的局限性,难以定量评估患者术后偏移,将在今后的研究中进一步改进与完善。
参考文献:[1]王义洲,蔡嫚,孙立凡等.腓骨肌皮瓣修复下颌骨节段性缺损术前有限元分析[J].中国口腔颌面外科杂志,2021,19(04):325-331.DOI:10.19438/j.cjoms.2021.04.007.
免责说明:文章仅供交流学习,版权归原作者所有。如有涉及版权,请联系删除!




